Este artículo es la continuación natural del de hace unas semanas en el que hablamos acerca de la Tomografía por Emisión de Positrones (TEP). Muchos de vosotros mostrásteis interés en que la cosa no se quedara ahí, sino que hubiera una pequeña “trilogía” sobre TEP, TAC y RM.
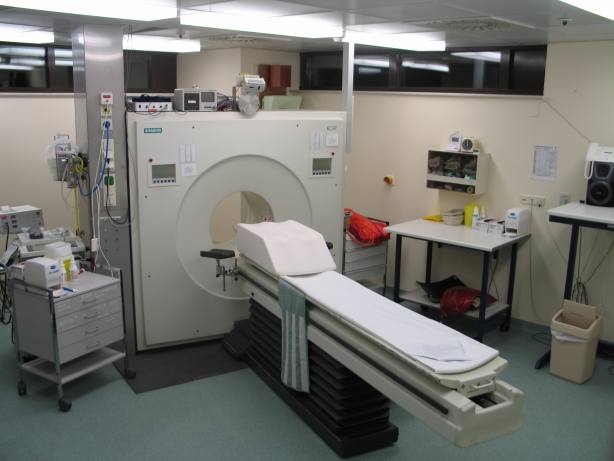
De manera que en el artículo de hoy hablaremos acerca de la Tomografía Axial Computarizada (TAC) (a veces se oye Tomografía Axial Computerizada en vez de Computarizada): en qué fenómenos físicos se fundamenta, cómo funciona, para qué sirve y qué peligros tiene.
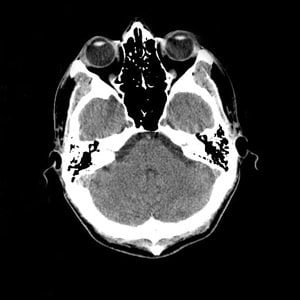
Dicho mal y pronto, una TAC es la imagen de un corte o sección (tomos en griego) de un objeto (como por ejemplo tu cuerpo) construida por un ordenador (computarizada) a partir de una serie de imágenes de rayos X de esa sección del objeto tomadas por un emisor y un detector de rayos X que giran alrededor del objeto sobre un eje (axial). El resultado lo puedes ver en la imagen de arriba de una cabeza humana.
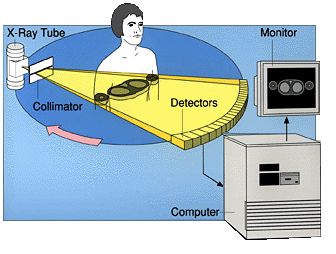
Un aparato de TAC (que seguro que has visto alguna vez en un hospital, en la realidad o en la TV o el cine) consta básicamente de un anillo (como un donut) en el que se introduce al paciente, un emisor y un receptor de rayos X tras las paredes del anillo que pueden girar alrededor de él, y un ordenador que analiza los datos obtenidos por el detector. No hay que confundirlo con los escáners por Resonancia Magnética, que son los que tienen forma de largo tubo y a veces causan problemas a los claustrofóbicos. Eso no es un problema en una TAC:
Para emitir los rayos X se utiliza un pequeño acelerador de partículas: se aceleran electrones y se hacen impactar contra un objetivo de metal. Cuando los electrones chocan contra el metal y frenan bruscamente, la energía cinética que tenían se emite en forma de radiación electromagnética (fotones). Puesto que los electrones se movían muy rápido, esos fotones tienen una energía, y por lo tanto una frecuencia, muy grandes, y una longitud de onda muy corta (de unos 10-10 metros): son rayos X. Dependiendo de la velocidad que tuvieran los electrones y el metal utilizado (unos, como el tungsteno, los frenan más rápido que otros como el molibdeno) se puede regular la frecuencia de la radiación.
A la salida del cañón de rayos X, que emite un cono de radiación, se coloca una pantalla de plomo (el plomo es un excelente apantallador de rayos X) con una rendija muy fina. Lo que la atraviesa es, por tanto, una especie de “rodaja” del cono, con forma de abanico fino. Evidentemente, cuanto más fina sea la rendija, mayor será la precisión del proceso.
Esa “rojada” de rayos X atraviesa el objeto en cuestión. Dependiendo de dónde esté el cañón de rayos X, lo hará en una dirección u otra. Supongamos que el cañón está justo sobre el anillo del TAC y apuntando hacia abajo (por supuesto, si tú estás dentro no lo ves, porque tú estás dentro del anillo y el cañón justo al otro lado de la pared del anillo). Entonces, los rayos X viajan de arriba hacia abajo, atravesando tu cabeza y saliendo por debajo, pasando por una sección fina de tu cráneo.
Naturalmente, no todos los fotones atraviesan tu cuerpo y llegan al otro lado del anillo: algunos son absorbidos. Los que atraviesan material más denso son absorbidos más frecuentemente, mientras que los que pasan por zonas blandas son candidatos más probables a llegar al otro extremo. Evidentemente, esto significa que estás absorbiendo radiación ionizante, lo cual tiene sus problemas, pero de esto hablaremos luego.
Al otro lado del cañón (en el ejemplo, justo debajo de tu cabeza) se encuentra un detector de rayos X: hay muchas sustancias que pueden servir para este propósito, puesto que la radiación ionizante es bastante fácil de detectar. A lo largo de la historia se han utilizado placas fotográficas, fósforos fotoestimulables, pantallas de tierras raras… Cualquiera que sea el sistema concreto empleado, el detector registra una línea de fotones de rayos X, justo la proyección del corte de tu cuerpo sobre él. Unos puntos de la línea serán más brillantes que otros, dependiendo de dónde había hueso, cartílago, aire, agua… cuando el haz atravesó tu cuerpo.

A continuación, el cañón y el detector, que están montados sobre un soporte giratorio, rotan un pequeño ángulo. Supongamos que en el ejemplo giran 1°, de modo que los rayos X no llegan a tu cabeza justo desde arriba, pero casi. El detector registra los fotones de rayos X que le llegan, y el anillo que contiene el cañón y el detector gira de nuevo. Cuando han completado 360°, se habrán obtenido las proyecciones del corte en todas las posibles direcciones de esa sección.
Todos estos datos son pasados a un ordenador, que no hace más que revertir el proceso físico (la proyección del corte sobre distintas direcciones del espacio) para reconstruir la sección completa. El resultado es una imagen bidimensional de esa sección del objeto. A continuación puede moverse el anillo una pequeña distancia a lo largo del eje del anillo (por ejemplo, 1 cm hacia tus pies) y volver a realizar toda la vuelta de imágenes para obtener otro corte de tu cuerpo un poco más abajo.
Esta imagen probablemente te ayude a entenderlo mucho mejor que mi descripción:
El primer aparato de TAC listo para ser usado de forma comercial fue desarrollado por Sir Godfrey Newbold Hounsfield (que por entonces no era Sir) e independientemente por Allan McLeod Cormack. Ambos compartieron el Premio Nobel de Medicina en 1979. Eso sí, aquellos TACs no eran como los de ahora: el prototipo original de Hounsfield de 1971 tomaba 180 imágenes (separadas 1°) para cada sección, y luego repetía el proceso para realizar otro corte, otro, etc., así hasta 160 veces. El proceso duraba unos cinco minutos.
A continuación se procesaban las imágenes en un ordenador “pata negra” que tardaba dos horas y media en obtener las secciones correspondientes. Por si te interesa lo retro, el primer escáner TAC comercial de EMI utilizaba una Data General Nova 4.
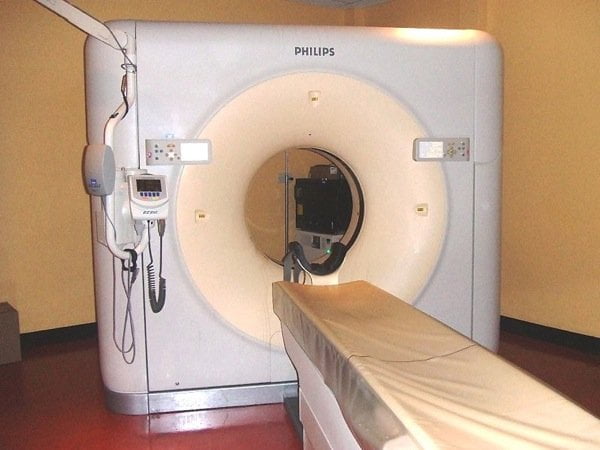
Por supuesto, hoy en día las cosas son distintas, tanto en el aspecto físico como en el de proceso de la información. Por ejemplo, para que el proceso sea más rápido, muchos escáners de TAC actuales no tienen un anillo emisor-detector, sino varios. En los años 90 empezaron a construirse con dos anillos, luego cuatro, ocho… hasta los de 64 anillos de ahora mismo (el TAC de Philips de la foto de más arriba, por ejemplo). En 2007, Philips y Toshiba anunciaron versiones de 256 y más de 300 anillos, aunque no sé si ya están comercializados o no. Además, la rotación de cada anillo ha ido aumentando de velocidad. Hoy en día un anillo da la vuelta completa en unos 3 segundos.
Naturalmente, la velocidad de proceso de los ordenadores se ha disparado desde 1971. Hoy en día se procesan los datos en unos minutos, a pesar de que la cantidad de información es ingente comparada con la de aquellos años. De hecho, la capacidad de proceso de hoy en día permite hacer cosas que por aquel entonces eran absolutamente imposibles.
Por ejemplo, pueden tomarse las imágenes de muchas capas separadas una distancia muy pequeña y combinarlas para crear una imagen tridimensional del objeto:
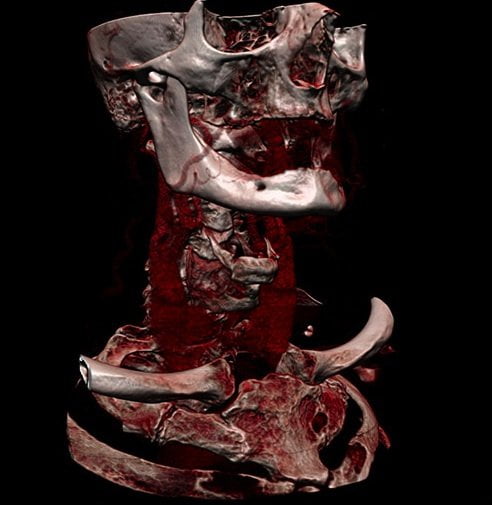
Muchas veces quiere observarse algo muy concreto dentro del cuerpo (como los vasos sanguíneos de una zona determinada). Entonces se suele administrar, vía intravenosa, un agente de contraste, es decir, una sustancia que absorbe muy bien los rayos X, de modo que es muy opaca a esta radiación.
Los usos de una TAC son, como puedes imaginar, muy variados: permite ver con una precisión bastante buena el interior del cuerpo en dos y tres dimensiones, de modo que se usa en el diagnóstico de muchas dolencias, entre ellas (aunque hay muchas más):
Sin embargo, a pesar de todo esto no se suelen realizar TACs alegremente, debido a una razón en la que probablemente has pensado ya mientras leías: los rayos X son, como hemos dicho, radiación ionizante, lo cual hace más probable el desarrollo de tumores. Cuando hablamos sobre la TEPdijimos que una típica te somete a unos 7 milisieverts (mSv), el equivalente a dos o tres años de radiación natural de fondo, y algo parecido pasa en este caso. Una TAC es el equivalente de hacerte muchas radiografías, de modo que la dosis recibida puede llegar a ser bastante alta: desde unos 1,5 mSv para un TAC craneal hasta 13 mSv para un TAC del corazón con gran resolución.
Esto no quiere decir que si te haces una TAC vayas a desarrollar un cáncer, pero sí que es conveniente hacerse los menos posibles a lo largo de la vida, sobre todo de niño (los TACspediátricos son los menos frecuentes). Y ahí está la clave de la cuestión: todo esto son probabilidades. Cuanta menos radiación, mejor, pero hay veces en las que el riesgo de no hacerse una TAC es mayor que el riesgo de hacérsela, porque ayuda a diagnosticar algo muy grave. En general, si tu médico te manda a hacerte una, es porque es realmente necesario.
Por cierto, las cosas claras y el chocolate espeso: artículos como éste tienen como objetivo saciar la curiosidad sobre los fundamentos físicos de estos aparatos, no reemplazar a tu médico como fuente de información. Si vas a hacerte una TAC, buscar información en internet para tranquilizarte o ponerte nervioso no es una buena idea. Tu médico es quien mejor puede informarte de la conveniencia y los posibles peligros de hacerlo, y buscar sustitutos en la red me parece una equivocación. Si alguno de vosotros es médico, estoy seguro de que estará de acuerdo conmigo en esto: si estás preocupado o nervioso, pregunta a tu médico. No está mal que hayas leído este artículo para hacerte una idea, pero no te quedes ahí.
En el último artículo de esta mini-serie de tres, dentro de un par de semanas, hablaremos acerca de la Resonancia Magnética (RM).
_______
Pedro Gómez-Esteban González. (2009). El Tamiz. Recuperado de: https://eltamiz.com/